摘要 目的:总结皮肌炎(DM)合并纵隔、皮下气肿的临床相关因素,提高对该并发症的认识。方法:回顾性分析7例皮肌炎患者并发纵隔、皮下气肿的临床特征、治疗及转归。结果:7例患者均存在不同程度的肺间质病变,较明显的皮肤血管炎表现,均合并感染;血肌酸激酶(CK)平均(88±30)U/L,而乳酸脱氢酶(LDH)平均(482±128)U/L、羟丁酸脱氢酶(HBDH)平均(417±164)U/L;2例男性、1例女性死亡,4例存活;均未行大剂量激素冲击治疗,均联合环孢素A或他克莫司等免疫抑制剂治疗。结论:DM患者中肺间质病变和皮肤血管炎可能是并发纵膈、皮下气肿的高危因素,感染亦是引发因素;男性患者较多,Gottron疹、甲周红斑、指端溃疡较突出,肌炎较轻,而LDH、HBDH升高;不推荐大剂量激素冲击治疗,联合钙调磷酸酶抑制剂(CNIs),预后较好。
关键词 皮肌炎 肺间质病变 纵隔 皮下气肿
皮肌炎(dermatomyositis,DM)是一种以侵犯骨骼肌为主的自身免疫性疾病,可累及全身多个脏器,其中呼吸系统最常受累,主要表现为肺间质病变,发生率为23.1%~65.0%[1],偶可引起纵膈及皮下气肿,该并发症病情凶险,病死率高,现对石家庄平安医院2008年4月~2014年3月间收治的7例皮肌炎合并纵膈、皮下气肿患者的临床资料进行回顾性分析,报道如下。
资料与方法
一般资料 DM合并纵隔皮下气肿患者7例(男5,女2);年龄5~47岁,平均32.7岁。所有患者均符合1982年Maddin提出的多发性肌炎/皮肌炎的诊断标准。
方法 回顾性分析DM患者合并纵隔、皮下气肿的一般资料、临床表现、辅助检查、治疗及转归。
统计学处理 采用SPSS17.0统计软件,计量资料以(x-±s)表示,采用t检验;计数资料用百分数表示,采用χ2检验,以P<0.05为差异有统计学意义。
结果
一般资料 7例患者经高分辨CT证实均存在不同程度的肺间质病变,且合并纵膈、皮下气肿,均合并肺部感染;所有患者纵膈、皮下气肿均发生于使用糖皮质激素的过程中。DM首发症状到发生纵隔、皮下气肿病程平均为(11.3±3.3)个月。
临床表现 发热4例(57.1%),关节痛3例(42.9%),喘憋6例(85.7%),肌无力5例(71.4%),胸痛2例(28.6%),吞咽困难、咽喉分泌涎沫2例(28.6%),7例患者中眼睑紫红斑4例(57.1%),均有Gottron疹,反向Gottron疹2例(28.6%),颈部V形区疹4例(57.1%),披肩疹4例(57.1%),枪套征2例(28.6%),指端血管炎5例(71.4%),技工手1例(14.3%),均可在颈部、前上胸部触及握雪感。
辅助检查 血清肌酸激酶(CK)轻度升高1例(14.3%),平均(88±30)U/L,乳酸脱氢酶(LDH)升高7例,平均(482±128)U/L,羟丁酸脱氢酶(HBDH)升高6例(85.7%),平均(417±164)U/L;血沉(ESR)升高3例(42.9%),平均(24±18)mm/h;C反应蛋白(CRP)升高3例(42.9%),平均(17.94±15.70)mg/L;3例行肺功能测定示限制性通气功能障碍,伴弥散功能减低;所有患者肺部均合并细菌感染,其中2例同时合并病毒感染,3例合并真菌感染;4例院前肌肉活检示炎性反应,7例肌电图检查示肌源性损害。
治疗及转归 所有患者均给予甲泼尼龙(MP)40~80mg/d,7~14d,联合环孢素A(CsA)2例,他克莫司(FK506)2例,吗替麦考酚酯(MMF)2例,环磷酰胺(CTX)1例;4例加用免疫球蛋白(IVIG)治疗,伴肺部感染者加用相关药物治疗。出现呼吸衰竭5例(71.4%),死亡3例(42.9%)。此3例从发现纵膈、皮下气肿到死亡的时间分别为7、12、24d;因出现皮下、纵隔气肿故均未行气管插管。其余4例经综合治疗皮下气肿吸收,好转稳定,激素渐减量至小剂量维持,好转患者住院疗程达45~152d,见表1。
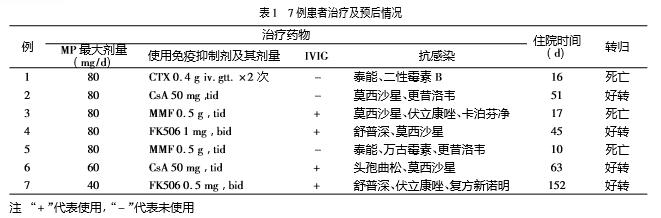
典型病例患者,男性,5岁,因反复发热、乏力、面部皮疹5月余,右颈部痛26d、左胸痛22d入院。外院考虑“皮肌炎”口服激素治疗3月余。查体:T37.8℃,P110次/min,R28次/min,面部散在紫红斑,Gottron征(+),指端血管炎表现(+);右侧颈部、右侧上肢及左侧胸壁、上腹壁可触及散在皮下握雪感;双肺呼吸音低,可闻及细小湿啰音,四肢近端肌力Ⅲ+。辅助检查:肌酶CK58U/L,LDH553U/L,HBDH390U/L,HRCT示:双肺弥漫间质性改变、合并感染;纵膈、左胸壁、右腋下皮下气肿,见图1A。肌电图示:肌源性损伤;痰培养:铜绿假单孢菌,酵母型真菌菌落;多次检查G试验阳性。血气分析示:低氧血症。诊断:皮肌炎合并纵膈、皮下气肿,肺部混合感染。予MP40mg/d×7d,渐规律减量,IVIG10g/d×5d,同时予舒普深、伏立康唑、复方新诺明等抗感染,感染控制后加服K5061mg/d,至病情缓解稳定。住院152d,皮疹消退、肌力恢复正常,纵膈、皮下气肿完全吸收,双肺轻度间质改变。1年后双肺间质性病变亦明显改善,见图1B。
讨论
DM是一种原因不明的自身免疫性疾病,肺部受累很常见,包括阻塞性支气管炎、间质性肺炎以及弥漫性肺泡毁损,最终导致肺纤维化,是本病的主要死亡原因之一。纵膈、皮下气肿则是皮肌炎患者中的一种少见,但易致命的并发症,发生率2.2%。临床上若出现颈部皮下气肿、呼吸困难、胸痛三联征时,应首先考虑纵隔气肿的可能。本组患者均存在不同程度的肺间质病变,且均有较明显的皮肤血管炎表现,因此,肺间质病变和皮肤血管炎可能是DM并发纵膈、皮下气肿的高危因素。Kono等报道DM并发纵膈、皮下气肿的可能机制为血管炎和肺纤维化,血管炎使肺泡壁破坏,气体渗入纵膈而导致纵膈、皮下气肿;肺纤维化可引起靠近纵膈的胸膜下发生小片肺不张,形成肺大泡,肺大泡一旦破裂并穿透胸膜,气体将进入纵膈组织而形成纵隔气肿。
本组患者均在接受激素治疗期间发生纵膈、皮下气肿,不排除与应用激素有关。有作者认为激素治疗易使组织脆弱,从而导致纵隔气肿的发生,所以本组患者出现纵膈、皮下气肿后未使用大量激素治疗。本组患者均合并肺部感染,尤其是真菌与病毒感染,病原菌破坏黏膜,削弱肺泡黏膜屏障。在此基础上如果出现肺泡压力增高,如咳嗽,即可导致纵膈、皮下气肿的形成,推测感染亦是引发因素。
本组资料显示DM合并纵隔、皮下气肿者Gottron疹、甲周红斑、指端溃疡较突出。CK轻度升高仅1例,提示肌炎较轻;而乳酸脱氢酶(LDH)、羟丁酸脱氢酶(HBDH)升高,LDH不仅与肌肉病变有关,严重的肺部病变也常见LDH升高。与文献报道较一致。
本研究还显示,并发纵膈、皮下气肿的男性患者较多,但是否是构成纵膈气肿发生的危险因素尚无确切证据。
关于DM合并纵隔、皮下气肿的治疗,有报道29例病例中10例应用MP冲击,6例死亡。而其他18例应用激素治疗但未冲击者,3例死亡,故MP冲击治疗预后差。DM患者肌活检往往提示在血管周围和肌束膜有CD4+T细胞,并伴束周萎缩。CsA与FK506均属于钙调磷酸酶抑制剂(CNIs),通过抑制钙调蛋白而抑制活化的T细胞,是治疗DM的基础,对于DM的治疗有效。本组中2例应用CsA,2例应用FK506均存活,优于其他免疫抑制剂。





